Chrysant L. Kusumowardoyo
"Di Indonesia, angka kematian ibu pada penduduk miskin lebih tinggi tiga atau empat kali lebih tinggi dibandingkan pada penduduk kaya." (Graham et al.,2004)
 Laporan dari Commission on Social Determinants of Health WHO (2008) diawali dengan beberapa pernyataan yang cukup mengganggu. Pertama, laporan tersebut membandingkan angka harapan hidup seseorang berdasarkan tempat lahirnya. Apabila orang tersebut lahir di Jepang atau Swedia, maka angka harapan hidupnya adalah sekitar 80 tahun. Bila ia lahir di Brazil, angkanya turun menjadi 72 tahun; di India, 63 tahun; dan di beberapa negara Afrika, angka itu terjun sampai kurang dari 50 tahun. Singkatnya di negara-negara yang kaya, angka harapan hidup menjadi tinggi. Penduduknya pun sudah tidak lagi terancam penyakit-penyakit yang menjadi pembunuh terbesar di negara-negara miskin, seperti diare, AIDS, tuberkolusis, infeksi neonatal dan malaria.
Laporan dari Commission on Social Determinants of Health WHO (2008) diawali dengan beberapa pernyataan yang cukup mengganggu. Pertama, laporan tersebut membandingkan angka harapan hidup seseorang berdasarkan tempat lahirnya. Apabila orang tersebut lahir di Jepang atau Swedia, maka angka harapan hidupnya adalah sekitar 80 tahun. Bila ia lahir di Brazil, angkanya turun menjadi 72 tahun; di India, 63 tahun; dan di beberapa negara Afrika, angka itu terjun sampai kurang dari 50 tahun. Singkatnya di negara-negara yang kaya, angka harapan hidup menjadi tinggi. Penduduknya pun sudah tidak lagi terancam penyakit-penyakit yang menjadi pembunuh terbesar di negara-negara miskin, seperti diare, AIDS, tuberkolusis, infeksi neonatal dan malaria.
Lebih lanjut, laporan tersebut menunjukkan bahwa perbedaan status kesehatan tidak saja terjadi di antara negara-negara kaya dan negara-negara miskin. Pola yang sama yaitu perbedaan status kesehatan berdasarkan tingkat pendapatan juga menjadi pola di banyak negara – tidak peduli tingkat pendapatan negara tersebut. Dalam beberapa kasus ekstrim, di negara kaya pun tingkat kesehatan dari penduduk miskinnya bisa lebih buruk daripada tingkat kesehatan rata-rata di negara miskin. Contohnya, walaupun berdasarkan standar global Washington DC termasuk negara bagian di Amerika Serikat yang kaya, tingkat harapan hidup penduduk kulit hitamnya (sebagai penduduk miskin) hanya 63 tahun. Tidak seperti penduduk miskin di negara miskin, mereka memang memiliki akses terhadap air bersih dan hidup di atas 2 US$ per hari. Tetapi, mereka memiliki tingkat mortalitas yang lebih tinggi dibanding penduduk yang status sosio-ekonominya di atas mereka. Jadi, semakin rendah tingkat sosio-ekonomi seseorang maka akan semakin buruklah status kesehatan orang tersebut. Pernyataan ini tercermin dalam kutipan yang ditampilkan di awal tulisan ini, serta di dalam gambar berikut.
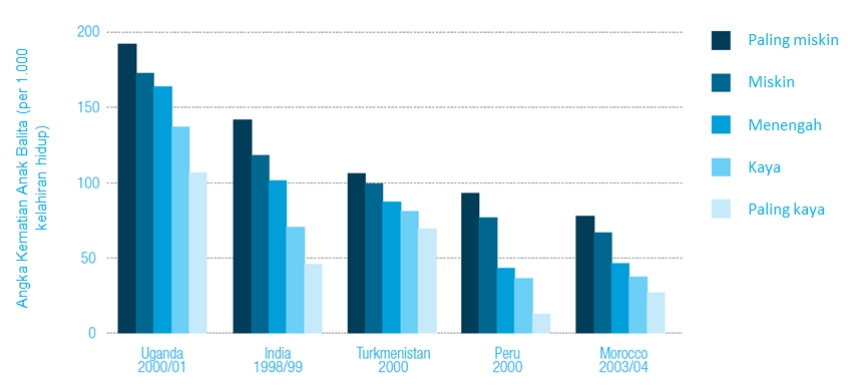
Gambar 1 menunjukkan bagaimana pola di satu negara sama dengan di negara lain: anak dari keluarga yang paling miskin akan paling tinggi angka kematiannya, dan sebaliknya anak dari keluarga yang paling kaya memiliki angka kematian yang paling rendah. Kondisi seperti inilah yang disebut sebagai health inequity, atau ketimpangan dalam tingkat kesehatan dikarenakan ketidakadilan sosial yang bersifat struktural. Semakin besar kesenjangan sosial, semakin buruk tingkat kesehatan.
Hal ini menunjukkan bahwa masalah kesehatan tidak bisa dilihat sebagai masalah klinis semata, tetapi ia juga sangat terkait dengan fenomena sosial. Oleh karena itu, teori-teori sosial juga dibutuhkan guna memahami dan menginterpretasi sifat, hubungan, dampak, dan keterbatasan dari intervensi medis dan kesehatan masyarakat (Hanna & Kleinman, 2013). Hal yang sama juga berlaku untuk analisa kebijakan kesehatan.
Lalu, apa saja contoh teori-teori sosial yang relevan dan bisa dijadikan alat untuk menganalisa tepat tidaknya program dan kebijakan kesehatan? Kleinman (2010) menjelaskan beberapa contoh teori sosial yang penting untuk konteks kesehatan global. Pertama, teori ‘unanticipated consequences of purposive social action’ yang diperkenalkan oleh Robert Merton (1936). Teori ini menunjukkan bahwa semua intervensi sosial memiliki konsekuensi yang tidak dimaksud - baik yang bisa ditebak maupun tidak. Contohnya, vaksinasi paksa yang dilaksanakan di India pada saat kampanye penghapusan cacar ternyata menimbulkan resistensi masyarakat terhadap kampanye vaksinasi yang lainnya. Teori ini membantu menunjukkan bahwa perlu dilakukan evaluasi secara rutin terhadap intervensi-intervensi kesehatan untuk memastikan 'unintended consequences'-nya bisa dikelola lewat modifikasi atau bila perlu terminasi program.
Kedua, teori social construction yang menjelaskan bahwa dunia nyata juga dibentuk oleh ide-ide dan praktek-praktek sosial budaya. Teori dari Berger dan Luckmann ini menunjukkan bagaimana seiring waktu, konstruksi sosial membuat terbangunnya kebiasaan yang membuat hal-hal menjadi seperti 'alamiah'. Lebih lanjut, Kleinman (2010) menegaskan bahwa prinsip-prinsip ilmiah pun merupakan konstruksi sosial, dalam arti mereka merupakan produk historis dari pertanyan penelitian dan percobaan tertentu. Contoh menarik dari konstruksi sosial dalam pengetahuan medis adalah bagaimana sampai tahun 1973 homoseksualitas masih dianggap sebagai penyakit mental dalam Diagnostik and Statistical Manual of Mental Disorders. Dalam hal ini, bias-bias sosial mempengaruhi diagnosa medis.
Ketiga, konsep structural violence yang dikembangkan oleh Paul Farmer. Kekerasan struktural yang dimaksud erat hubungannya dengan konsep social suffering; yaitu bagaimana kekuatan-kekuatan ekonomi, politik, institusi sosial, hubungan sosial, bisa menimbulkan penderitaan bagi manusia. Konsep structural violence menegaskan lebih lanjut bahwa penderitaan-penderitaan ini sifatnya 'terstruktur' oleh warisan sejarah dan kekuatan ekonomi yang saling berkonspirasi sehingga membatasi agency seseorang. Dengan menggunakan contoh dari Haiti, Farmer menunjukkan bagaimana tanpa pengetahuan tentang bentuk-bentuk kekerasan struktural, orang bisa dengan mudah berasumsi bahwa perempuan-perempuan muda di Haiti terkena HIV karena mereka agresif secara seksual. Padahal, penelitian Farmer menunjukkan bahwa pada saat itu faktor yang menentukan terinfeksi atau tidaknya perempuan di Haiti adalah jenis pekerjaan dari suami atau pasangan seksual mereka. Semakin tinggi mobilitas pekerjaan pasangan mereka, semakin tinggi resiko perempuan-perempuan ini terinfeksi.
Beberapa contoh dari teori-teori sosial seperti ini dapat memperjelas bagaimana faktor-faktor sosial, ekonomi, sejarah dan budaya saling berkaitan dan mempengaruhi tingkat kesehatan. Masalahnya menurut Hanna & Kleinman (2013), selama ini banyak praktisi kesehatan yang sangat terfokus pada action saja: bagaimana menyediakan layanan kesehatan dan meningkatkan kesehatan masyarakat. Selain itu banyak pula praktisi kesehatan yang memang secara pendidikan kurang terpapar pada teori-teori sosial. Memang teori-teori sosial ini tidak akan menyembuhkan tuberkolusis, membuat bayi bisa lahir dengan selamat, atau merawat kaum lansia. Tetapi, menganalisa hubungan dan struktur yang mengatur tindakan sosial bisa membantu kita merancang program kesehatan yang lebih baik, memandu kita dalam mencari solusi praktis bagi berbagai masalah kesehatan, dan membuat kita membangun kebiasaan refleksi kritis (Hanna & Kleinman, 2013). Sebab itu seperti yang digarisbawahi oleh Kleinman (2010), sudah saatnya teori sosial dijadikan instrumen untuk meningkatkan status kesehatan dan mereformasi layanan serta kebijakan kesehatan.
Referensi
Graham W.J. et al, (2004). The Familial Technique for Linking Maternal Death with Poverty. Lancet, 363:23-27.
Hanna, B. And Kleinman, A., (2013). Unpacking Global Health: Theory and Critique in Reimagining Global Health (pp. 15-32). Los Angeles: University of California Press.
Kleinman, A., (2010). Four Social Theories for Global Health. The Lancet 375 (9725): 1518-1519. Diunduh dari http://nrs.harvard.edu/urn-3:HUL.InstRepos:5142663, diakses tanggal 20 Januari 2015.
Merton, R. K., (1936). The Unanticipated Consequences of Purposive Social Action. American Sociological Review, vol. 1, issue 6, pp. 894-904. Diunduh dari http://www.d.umn.edu/cla/faculty/jhamlin/4111/Readings/MertonSocialAction.pdf, diakses tanggal 20 Januari 2015.
World Health Organization, (2008). Closing the Gap in a Generation: Health Equity through Action on the Social Determinants of Health, Final Report of the Commission on Social Determinants of Health. Diunduh dari http://whqlibdoc.who.int/publications/2008/9789241563703_eng.pdf, diakses tanggal 20 Januari 2015.